Посттравматический остеоартрит: патогенез, клинические особенности и подходы к лечению
Фото носит иллюстративный характер. Из открытых источников.
Серьезным последствием травмы может стать посттравматический остеоартрит (ПТОА) — весьма распространенная патология. О ее особенностях и лечении рассказывает Андрей Каратеев, начальник отдела воспалительных заболеваний суставов НИИ ревматологии им. В. А. Насоновой (Москва), доктор мед. наук.
Молодые люди со старыми коленями

Андрей Каратеев:
Травмы, к сожалению, бывают очень часто. И травма всегда оказывает системное влияние на организм. При этом возникает борьба факторов агрессии и защиты.
С одной стороны, наблюдается локальное разрушение высокодифференцированных клеток, развитие воспаления, нарушение биомеханики, мощная стрессорная реакция.
С другой стороны, нас защищают адекватная репарация, противовоспалительные механизмы, формирование мышечного корсета и нормальная поведенческая реакция. И многое зависит, конечно, от правильных действий врача.
Неизвестно, что перевесит: повреждение или защитные механизмы. Но если победит болезнь, будут различные осложнения, среди которых одно из самых тяжелых — посттравматический остеоартрит. Он отличается от обычного, первичного остеоартрита тем, что возникает в гораздо более молодом возрасте. Его жертвами могут стать деятельные, трудоспособные люди.
Фенотип посттравматического остеоартрита характеризуется выраженным персистирующим воспалением и быстрым прогрессированием с нарушением функций.
Группа американских и английских экспертов OPTIKNEE обозначила посттравматический остеоартрит как структурный или симптоматический остеоартрит, развивающийся после травматического повреждения коленного сустава. Такое определение четко характеризует эту патологию.
Андрей Каратеев:
Посттравматический остеоартрит коленного сустава с ранним началом, структурный и симптоматический — ситуация, когда перед нами молодой человек со старыми коленями. Это не шутка, а яркая научная формулировка. Представьте себе молодого человека, у которого состояние коленного, тазобедренного, локтевого сустава такое же, как у дедушки, которому, скажем, 75 лет. Вот в этом главная неприятность посттравматического остеоартрита.
По американской статистике на 5 случаев первичного остеоартрита приходится один случай посттравматического, клинически выраженного, рентгенологически подтвержденного. Американские эпидемиологи сообщают, что в их стране имеются 27 миллионов больных первичным остеоартритом и 5,6 миллиона — посттравматическим.
Заболевание развивается не сразу, и в этом его коварство. После травмы могут пройти долгие годы до того момента, когда болезнь заявит о себе. Это подтверждает метаанализ 28 популяционных работ.
Велись наблюдения за 4 108 пациентами, перенесшими травму колена. Через 5 лет заболевание появилось у 11,3 %, через 10 лет — у 20,6 %, а через 20 лет — у каждого второго пациента (51,6 %).
О тенденциях на более раннем этапе говорит американское популяционное исследование, где наблюдались 10 565 пациентов, которые пережили травму колена и пластику передней крестообразной связки. Через 6 месяцев по данным рентгена и клиники такой диагноз можно было поставить 2,3 % пациентов, через год — 4,1 %, а через 5 лет — уже 12,3 %.
Андрей Каратеев:
При посттравматическом остеоартрите имеется линейная зависимость между болезнью и временем после травмы. Хорошая иллюстрация — когортное исследование MOON, десятилетнее наблюдение за 146 спортсменами, которые пережили травму колена, резекцию мениска и пластику передней крестообразной связки. Это были совсем молодые люди от 19 до 25 лет, возрастная медиана — 21 год.
Прошло 10 лет, то есть им было в среднем 30 лет, но уже более чем у каждого третьего была выявлена типичная рентгеновская картина остеоартрита, сопровождающаяся выраженной клиникой. Вот «лицо» этой болезни — молодые люди со старыми суставами. Конечно, плохо, что у человека в возрасте 75 лет болят суставы, но совершенно другая история, если это происходит в 35 лет…
Коварство и развитие болезни
Посттравматический остеоартрит имеет такой же патогенез, как и первичный. Его можно представить, как «травма +»: есть повреждения, нарушения биомеханики, персистенция воспаления.
Чаще всего также имеются генетические особенности, потому что посттравматический остеоартрит развивается не у каждого пациента, а значит, существует какая-то предрасположенность. Важную роль играет коморбидная патология — избыточная масса тела, ожирение. Ведь жировая ткань — мощный источник хронического воспаления, которое, бесспорно, влияет на развитие остеоартрита.
В патогенезе посттравматического остеоартрита принципиальное значение имеют два механизма. Первый — разрушение ткани, при котором формируется множество обломков клеток, так называемый молекулярный комплекс повреждения, DAMP. Он стимулирует резидентные макрофаги, которые всегда присутствуют в синовиальной оболочке в большом количестве. Это вызывает развитие воспаления через образование инфламмасомы и синтез интерлейкина-1 (IL-1).
Андрей Каратеев:
Второй важный момент, формирование гемартроза, когда в сустав с кровью проникает масса иммунокомпетентных клеток, участников воспалительной реакции. При этом выделяется большое количество факторов роста, которые вызывают дегенеративные изменения: гетеротипическую оссификацию, формирование остеофитов, рост новых сосудов и, конечно, фиброз. Развивается грубая рубцовая ткань, которая совершенно меняет биофизиологию сустава.
Развитие посттравматического остеоартрита происходит следующим образом (см. рис. 1).
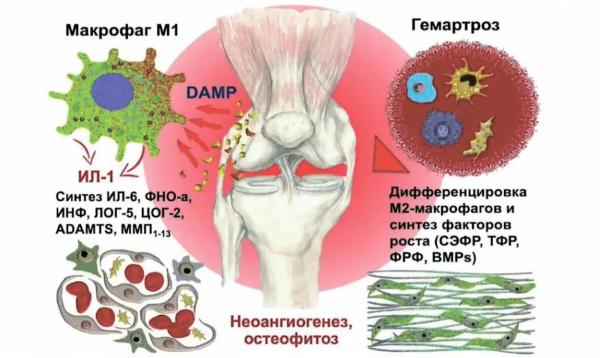
Есть момент травмы. У пациента возникает выраженная, сильная боль, которая может сохраняться 1,5–2 месяца. На МРТ видны типичные признаки повреждения: разрушения, отек, синовит, может быть и достаточно стойкий посттравматический артрит. В крови — повышение всех маркеров воспаления: IL-1, IL-6, СРБ и, конечно, маркеров острой хрящевой деструкции. Затем наступает некий латентный период: боль утихает, но не до конца.
В крови уменьшается концентрация всех факторов воспаления, но их уровень остается на границе или несколько выше нормы. Причем такая ситуация сохраняется очень долго. Есть исследования, которые показывают, что очень длительное время повышен уровень IL-6, хотя и немного. То же самое касается уровня маркеров костно-хрящевой деструкции.
А самое важное, на МРТ в этот период видно: у пациента сохраняются остеит, отек костного мозга, есть признаки синовита, прогрессируют повреждения связочного аппарата. Видны прогрессирующие изменения мениска, передней крестообразной связки, если она не была разрушена при травме и не была оперирована.
Проходит 10–15 лет, и возникает новая вспышка болезни. Боль усиливается, нарушения функции нарастают. Вот тогда проявляет себя настоящий остеоартрит: рентген показывает 1-ю, 2-ю или даже 3-ю стадию по Келлгрену.
И при этом вновь отмечается резкое повышение концентрации маркеров костно-хрящевой деструкции и воспаления.
Факторы риска и особенности
Факторы риска посттравматического остеоартрита активно изучаются. Если мы говорим про коленный сустав (он наиболее изучен), это прежде всего повреждение передней крестообразной связки и коллатеральных связок, мениска, а также повреждение суставного хряща, надколенника, большеберцовой и бедренной кости. Риск повышают внутрисуставные переломы, мультиструктурные повреждения.
Андрей Каратеев:
Раньше считали, что проведение операции спасает пациента от развития посттравматического остеоартрита. К сожалению, новые данные опровергают это. Так, в одном исследовании наблюдались 140 пациентов, которые перенесли травму коленного сустава и были прооперированы. В то же время 240 человек, имевших аналогичные травмы, получили консервативную терапию: обезболивание, ортезирование, физиотерапию.
Суровая правда жизни: развитие посттравматического остеоартрита через 10 лет наблюдалось на 10 % больше у пациентов, которым была сделана операция.
Недавно российские хирурги оценили среднесрочный результат после артроскопического лечения пациентов с травмами коленного сустава. Было выполнено 150 артроскопических операций — пластика передней крестообразной связки, шов и резекция мениска. Наблюдения заняли до 3 лет. Для оценки результатов использовали числовую рейтинговую шкалу, шкалу Лисхольма. Неудовлетворительный функциональный результат был отмечен у 14 % пациентов, выраженная утомляемость — у 14,7 %, выраженная боль — у 12 %. Таким образом, 12–15 % больных, которым провели артроскопическую операцию по поводу травмы, имели неудачный результат.
В целом клиника посттравматического остеоартрита характеризуется интенсивной болью и частым воспалительным фенотипом: болью в ночное время, скованностью, стартовой болью. Нередко возникает персистирующий синовит.
Посттравматический остеоартрит хуже поддается лечению, чем первичный. Так, был проведен метаанализ 10 исследований, включавший 448 больных с посттравматическим остеоартритом тазобедренного сустава, перенесших эндопротезирование. «Выживаемость» эндопротеза составила 83,7 %, при этом инфекции отмечались у 10,2 %, нестабильность сустава — у 20,3 %, гетеротопическая оссификация — у 38,2 %, ревизионная операция потребовалась 18,5 %. В целом, частота осложнений была выше, в сравнении с операциями при первичном остеоартрите.
Андрей Каратеев:
Мы всегда говорим про остеоартрит коленного, тазобедренного сустава, суставов кисти. Однако остеоартрит может поражать все суставы человеческого организма. Если мы говорим про иные, нетипичные локализации, то это чаще всего будет именно посттравматический остеоартрит. Например, остеоартрит плечевого, локтевого, голеностопного сустава.
Первичный остеоартрит голеностопного сустава — большая редкость. Он бывает у 1 % от популяции, а посттравматический этой же локализации — у 70–75 %. При поражении этих суставов наблюдается типичная клиническая картина остеоартрита с механической и стартовой болью, нарушением функции при всех движениях, развитие классических рентгеновских признаков — сужение суставной щели, субхондральный склероз, формирование остеофитов.
Специфических критериев для диагностики посттравматического остеоартрита нет. Необходимо опираться на динамическую картину развития болезни. О ней «говорят» результаты МРТ в динамике: дегенеративные изменения связочного аппарата, сохранение отека костного мозга, признаки синовита, остеита, энтезита. Если это не уходит через год, два, три после травмы, нужно думать, что патологический процесс прогрессирует.
Помимо этого, нужно смотреть биомаркеры: вчСРБ, CTX-II, COMP, NTX-I, гиалуронат, металлопротеиназы. Если показатели завышены и не снижаются, это также тревожный сигнал. Можно предположить, что развивается посттравматический остеоартрит.
Комплексная терапия
Конечно, нам бы хотелось иметь специфические лекарства для лечения посттравматического остеоартрита, созданные на основе знания его патогенеза. С другой стороны, есть понимание, что это заболевание — один из фенотипов остеоартрита, поэтому для его лечения следует применять общие подходы.
Андрей Каратеев:
Перспективным направлением здесь является применение антицитокиновых препаратов, в частности ингибиторов интерлейкина 1. Но проблема в том, что нужно очень долго наблюдать пациентов, ведь заболевание развивается многие годы. Таких работ пока нет. Поэтому сейчас необходимо ориентироваться на те лекарства, которые уже используют для лечения первичного остеоартрита (см. рис. 2).
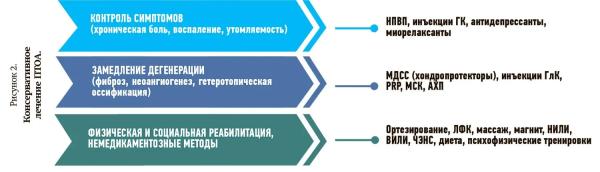
Когда к врачу обращается пациент с болью, с нарушением функции, в первую очередь необходимо устранить эти симптомы. Для этого используются нестероидные противовоспалительные препараты (НПВП), инъекции глюкокортикоидов, антидепрессанты, миорелаксанты. Вторая задача — замедлить дегенеративные процессы. Тут на помощь приходят медленно действующие симптоматические средства, повторные курсы гиалуроновой кислоты, PRP-терапия, применение мезенхимных стволовых клеток. И, конечно же, лечение немыслимо без адекватной реабилитации и физиотерапии.
Лекарства нужно использовать комплексно. Все пациенты различны, поэтому необходимо титровать и адаптировать терапию для конкретной клинической ситуации. Следует учитывать синергический эффект НПВП, медленно действующих препаратов и инъекционной терапии.
Источник: medvestnik.by
Комментарии закрыты.